In Bezug auf Vitamin K herrscht oftmals Unklarheit. Das fettlösliche Vitamin sorgt für eine normale Blutgerinnung und gesunde Knochen, soll aber besonders bei pflanzlicher sowie moderner, westlicher Ernährung oftmals ein Mangelkandidat sein. Manche Quellen behaupten sogar, das man das Vitamin nur über fermentierte Spiesen wie Natto aufnehmen könne. Ein weiteres Fragezeichen: Vitamin D ohne den Zusatz Vitamin K zu supplementieren soll das Risiko für eine Arterienverkalkung und Folgeerkrankungen wie Schlaganfälle oder Herzinfarkte erhöhen. Auch Menschen, die Blutverdünner einnehmen, sind häufig verunsichert. In diesem Beitrag klären wir die Versorgungslage der Bevölkerung, welche neuen Anwendungsgebiete Forscher untersuchen und wie du einfach sowie sicher für eine ausreichende Zufuhr an Vitamin K sorgst.
Geschichte des Vitamin K
Vitamin Koagulation – dafür steht Vitamin K, welches am Ende der 20er-Jahre des letzten Jahrhunderts entdeckt wurde. Damals beobachteten Landwirte und Forscher bis zu diesem Zeitpunkt unerklärliche Blutungen bei Rindern, um anschließend herauszufinden, dass eine Störung des Vitamin-K-Zyklus zu der übermäßigen Blutungsneigung führte. Die Tiere hatten zuvor entweder Vitamin-K-Gegenspieler, wie Cumarin aus Süßklee, verzehrt oder waren unbewusst auf eine Diät ohne Vitamin K gesetzt worden. Weil die Gabe des damals unbekannten Vitamins die Blutungsneigung verschwinden ließ und die Koagulation (Gerinnung) des Blutes förderte, nannte man es schlicht Vitamin K.
Was ist Vitamin K?
Vitamin K ist ein essentieller Nährstoff, den wir Menschen über die Nahrung zuführen müssen, um gesund zu bleiben. Wie bei allen Vitaminen ist der Körper auf die externe Zufuhr angewiesen, da es keine Eigenproduktion gibt. Zusammen mit den Vitaminen A, D und E bildet Vitamin K die „fettlöslichen Vier.“
Der Begriff Vitamin K bezeichnet nicht eine definierte Substanz, sondern fasst verschiedene Moleküle zusammen, die eine ähnliche Struktur aufweisen und Vitamin-K-ähnliche Wirkungen entfalten. Vitamin K1 und Vitamin K2 sind sogenannte Vitamere von Vitamin K. Grundsätzlich wird zwischen Vitamin K1 (Phyllochinon) und Vitamin K2 (Menachinon) unterschieden.
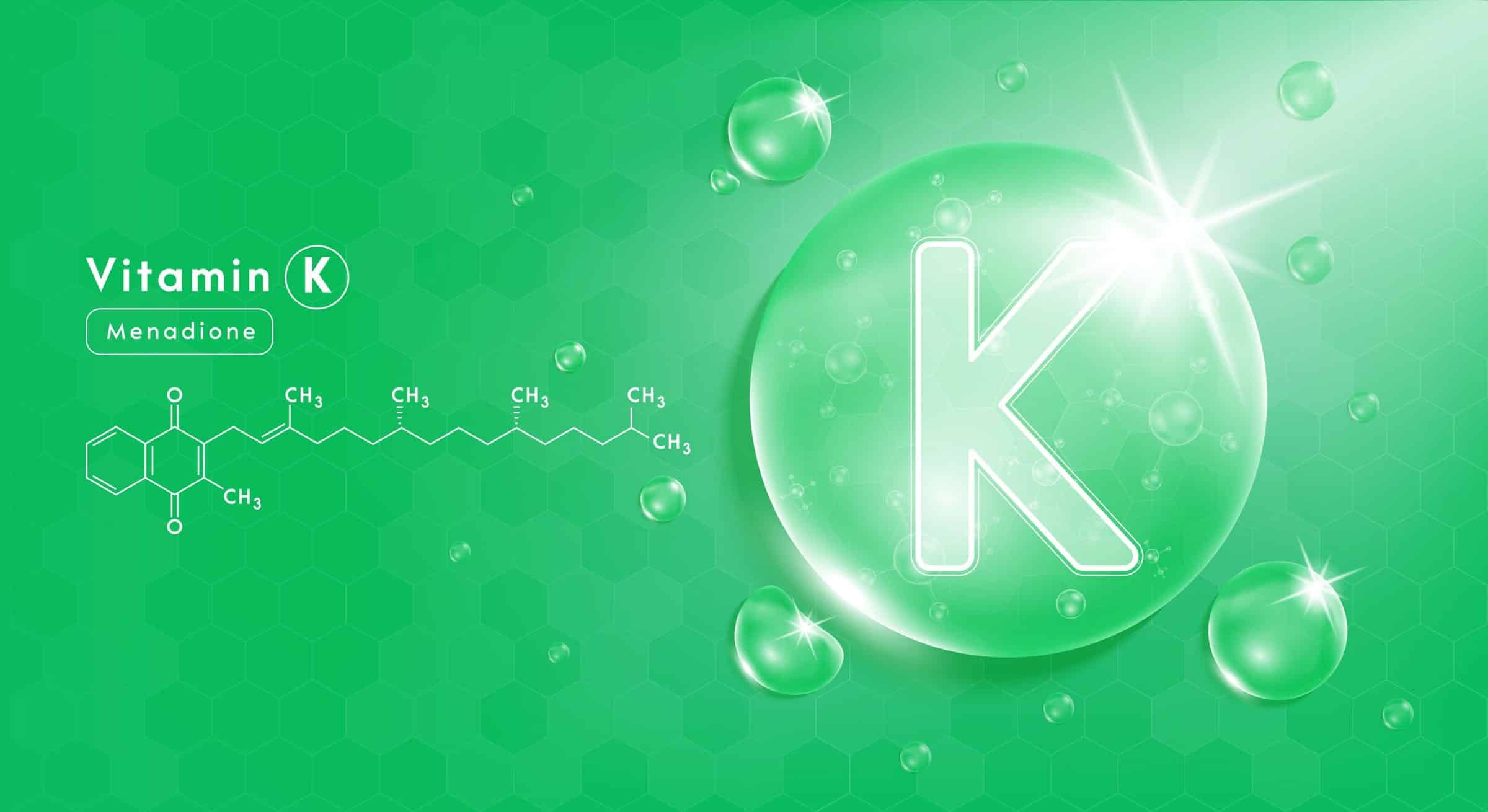
Phyllochinon ist ein Molekül, Menachinone sind verschiedene Moleküle, die sich in der Länge ihrer Isoprenoid-Seitenketten unterscheiden. Menachinone werden abgekürzt auch als „MK“ bezeichnet, die Anzahl der Isoprenoid-Einheiten in der Seitenkette wird nach einem Bindestrich angehängt. MK-4 beispielsweise besitzt eine Seitenkette mit vier Molekülen, MK-7 hat entsprechend sieben Isoprenoid-Einheiten in der Seitenkette. Neben Vitamin K1, das pflanzlichen Ursprungs ist und Vitamin K2, das von Tieren oder Bakterien gefertigt wird, gibt es Vitamin K3 (Menadion), welches keine Seitenketten besitzt und meist synthetisch hergestellt wird.
Was ist die Funktion von Vitamin K im Körper?
Die primäre Funktion von Vitamin K ist die Modifizierung verschiedener Proteine und Enzyme – sogenannte Vitamin-K-abhängiger Proteine. Vitamin K fügt betreffenden Proteinen chemisch betrachtet ein Kohlendioxidmolekül (Carboxygruppe) hinzu. Es aktiviert die Proteine dadurch und verleiht ihnen die Fähigkeit, ihre Arbeit zu verrichten. Dieser Vitamin-K-abhängige Mechanismus ist Teil eines zyklischen Stoffwechselwegs, den man auch den Vitamin-K-Zyklus nennt.
Konkret verleiht Vitamin K den umgesetzten Proteinen die Fähigkeit, Calcium zu binden. Entsprechend spielt Vitamin K eine wichtige Rolle im Kalzium-Stoffwechsel. Mindestens sieben der Zielproteine des Vitamin K sind bei der Blutgerinnung involviert. Aufgrund der Rolle für den Kalzium-Haushalt wird Vitamin K häufig zusammen mit Vitamin D eingenommen. Wann, ob und in welcher Form die Supplementierung von Vitamin K hilfreich ist, haben wir im letzten Teil des Artikels zusammengefasst.
Die meisten der Proteine, die am Knochenaufbau und der Blutgerinnung beteiligt sind und für deren Aktivierung Vitamin K sorgt, sind bekannt. Aufgrund der guten Datenlage zu diesen Funktionen (von Phyllochinon/Vitamin K1) sieht die Europäische Behörde für Lebensmittelsicherheit (EFSA) die Bedeutung von Vitamin K für die normale Blutgerinnung und den Erhalt der Knochen als erwiesen an.
Neuere Forschungen zeigen, dass die Rolle von Vitamin K vermutlich über die ursprünglichen Forschungsfelder hinausgeht. Forscher untersuchen heute, inwiefern Vitamin K antioxidativ, antientzündlich und neuroprotektiv wirkt oder Mitochondrien schützt und damit die biologische Alterung verlangsamt. Mittlere Evidenz gibt es für die Rolle von Vitamin K bei der Entstehung von Arterienverkalkung (Atherosklerose).
Blutgerinnung
Den Stillstand der Blutung herbeiführen – die sogenannte Hämostase – und übermäßigen Blutverlust nach einer Verletzung verhindern, dafür ist Vitamin K primär bekannt. Eine ganze Reihe von Gerinnungsfaktoren ist von Vitamin K abhängig und funktioniert bei einem Mangel nicht. Zu diesen Gerinnungsfaktoren gehören Prothrombin oder Proconvertin sowie die gerinnungshemmenden Proteine C oder Z.
Vitamin K carboxyliert und aktiviert diese Proteine und sorgt dafür, dass die gesamte Gruppe der Gerinnungsfaktoren Kalzium binden kann. Das befähigt manche, vom Inneren der Blutplättchen-Zellen bis an die äußere Membran zu wandern, um sich dort zu verankern. Auf diese Weise senden? die genannten Gerinnungsfaktoren bestimmte Bausteine über die Zellmembran hinaus in den extrazellulären Raum. Nun ist der Kontakt mit weiteren, exponierten Gerinnungsfaktoren anderer Blutplättchen möglich. Diese verbinden sich und bilden Komplexe aus – im Prozess der Koagulation.
Wegen der Rolle, die Vitamin K bei der Blutgerinnung spielt, wurde das Vitamin in der frühen 1930er-Jahren das erste Mal charakterisiert. Entsprechend ausführlicher ist die Datenlage zur Rolle von Vitamin K in Bezug auf die Blutgerinnung als beispielsweise zur Rolle bezüglich der Entzündungs- und Oxidationsprozesse. Wie du im Abschnitt „Versorgungslage“ siehst, bezieht sich der geschätzte Vitamin-K-Bedarf daher auf die normale Funktion der Blutgerinnung.
Knochen und Kalziumhaushalt
Vitamin K beeinflusst die Knochengesundheit über die Aktivierung von spezifischen Proteinen durch Carboxylierung. Es wirkt aber auch, weil es auf einem vom Vitamin-K-Zyklus unabhängigen Weg die Ausbildung von knochenaufbauenden Knochenzellen (Osteoblasten) fördert. Osteoblasten sind für die Regeneration und den Aufbau von Knochensubstanz verantwortlich. Präklinische Versuche zeigen, dass Vitamin K außerdem die Expression verschiedener Gene in den Osteoblasten ankurbeln kann.
Osteocalcin ist ein Knochenmatrixprotein, das ausschließlich Osteoblasten herstellen. Es bestimmt Form und Größe der Hydroxylapatit-Bausteine, die letztlich die Hartsubstanz der Knochen bilden. Für seine Aktivierung benötigt es die Tätigkeit des Vitamin-K-Zyklus. Nur dann ist es fähig, Kalziumionen zu binden. Kalzium ist Bestandteil des Hydroxylapatit, das unsere Zähne, Gelenke und Knochen ausbildet.
Weil Vitamin K die Differenzierung der Osteoblasten auf einem vom Vitamin-K-Zyklus unabhängigen Weg stimuliert, unterstützt es die Produktion von Osteocalcin und den Aufbau von Knochenmineralien. Gleichzeitig hemmt Vitamin K die Ausbildung von Osteoklasten im Knochenmark, die für den Knochenabbau zuständig sind. Vor diesem Hintergrund ergibt sich ein linearer Zusammenhang zwischen der Versorgung mit Vitamin K und der Konzentration von aktiviertem (carboxyliertem) Osteocalcin. Daher gilt die Messung des Anteils von carboxyliertem Osteocalcin im Verhältnis zum Gesamtosteocalcin als verlässlicher Marker für den Vitamin-K-Status.
Gesundheit der Gefäße
Die Bedeutung von Vitamin K für den Kalziumhaushalt führte zu der Hypothese, dass es eine Rolle bei der Ausbildung von Atherosklerose spielt. Atherosklerose ist die krankhaft-entzündliche Ausbildung von Plaques in den arteriellen Blutgefäßen, besonders häufig vorkommend in Herzkrankgefäßen oder der Halsschlagader. Die Plaques enthalten neben Cholesterin und Immunzellen auch Kalziumphosphat oder Calciumcarbonat. Die Kalziumablagerungen können so stark sein, dass sie morphologisch nicht mehr von Knochengewebe zu unterscheiden sind.
Das Vitamin-K-abhängige Matrix-Gla-Protein ist der natürliche Gegenspieler zu unerwünschten Kalkablagerungen. Es bindet Kalzium nach der Aktivierung durch Carboxylierung, während seine Abwesenheit zur spontanen Ausbildung von Kalkablagerungen in den Arterien führt. Auch andere Vitamin-K-abhängig Proteine, beispielsweise das Alpha-2-Heremans-Schmid-Protein, wirken diesen Verkalkungen entgegen.
Der Blutverdünner Warfarin ist ein Cumarin-Derivat und Vitamin-K-Antagonist, der die Carboxylierung von Vitamin-K-Abhängigen Proteinen behindert. In Tiermodellen führte die Warfarin-Gabe zu arteriellen Kalkablagerungen, die durch die Verabreichung von Vitamin K behandelbar waren.
Beobachtungsstudien beim Menschen konnten einen Zusammenhang zwischen dem Gehalt an uncarboxyliertem Matrix-Gla-Protein im Blutplasma, dem Ausmaß der bestehenden Arterienverkalkung und dem Risiko für kardiovaskuläre Erkrankungen zeigen. Forscher mutmaßen zwar, dass die jahrzehntelange Zirkulation von unzureichenden Mengen an carboxylierten Proteinen das Risiko für altersbedingte, kardiovaskuläre Erkrankungen durch Arterienverkalkung erhöht. In bislang durchgeführten humanen Interventionsstudien konnte der Effekt jedoch bislang noch nicht eindeutig bestätigt werden. In weiteren Untersuchungen soll festgestellt werden, ob Vitamin K eine vorbeugende Wirkung in Bezug auf Gefäßverkalkung besitzt.
Oxidativer Stress
Glutathion ist ein körpereigenes Antioxidans, das in jeder Zelle vorkommt. Es ist überlebenswichtig, da es reaktive Sauerstoffspezies einfängt und die Fähigkeit hat, andere, bereits verbrauchte Antioxidantien zu regenerieren. Mit dem Alter nimmt die durchschnittliche Konzentration von Glutathion in den Zellen ab; gleichzeitig nehmen Schäden an den Mitochondrien, mitochondriale Dysfunktion und ineffiziente Energiebereitstellung zu. Es scheint, als hätte Vitamin K auch beim Glutathion ein Wörtchen mitzureden.
Denn präklinische Studien in Tiermodellen konnten zeigen, dass Vitamin K den Zelltod von Nervenzellen durch Glutamat und oxidativen Stress vermindert. Glutamat kann neurotoxisch wirken, indem es den Einstrom der Aminosäure Cystein in die Zelle blockiert. Cystein wird aber von der Zelle zur Synthese von Glutathion benötigt. Darum vermindert Glutamat die Glutathion-Konzentration und führt letztlich zum Zelltod durch oxidativen Stress. Vitamin K wirkte der Glutathionverarmung entgegen. Dieser Sachverhalt ist ein Erklärungsansatz für den Zusammenhang von chronischem Vitamin-K-Mangel und kognitiver Beeinträchtigung bei Nagern.
Viele Details zur antioxidativen Wirkung von Vitamin K sind nicht bekannt. Vermutlich schützt es aber, wie oben bereits erwähnt wurde, vorhandenes Glutathion vor dem Abbau und aktiviert andere Antioxidantien. Zudem deaktiviert es das 12-LOX-Enzym, welches die ungesättigten Fettsäuren der Zellmembranen oxidiert.
Entzündungsgeschehen - Antientzündliche Wirkung
Der Zusammenhang von chronischer Vitamin-K-Unterversorgung und kognitiver Beeinträchtigung war schon länger bekannt, als eine Beobachtungsstudie aus Irland das Entzündungsgeschehen ins Spiel brachte. Die Autoren der Studie fanden eine Korrelation zwischen niedrigen Vitamin-K-Werten, kognitivem Abbau und gesteigerten Entzündungswerten.
Eine In-Vitro-Studie zeigt, dass bestimmte Vitamin-K-abhängige Proteine in Immunzellen hergestellt werden, die für die unspezifische Immunantwort des Organismus verantwortlich sind. Zu diesen Proteinen gehören das Matrix-Gla-Protein sowie Gla-reiche Proteine. In Versuchen konnte die Zugabe von Gla-reichem-Protein zu Immunzellen die Konzentration von Entzündungsbotenstoffen und entzündlichen Zytokinen, wie TNF-Alpha, vermindern. Die Forscher stellten also die These auf, dass Vitamin K an der Regulierung von Entzündungsvorgängen beteiligt sein könnte. Weil die Immunzellen das Gla-reiche-Protein in Transporteinheiten nach außen abgeben, vermuteten die Autoren weiter, dass Vitamin-K-abhängige Proteine aus Immunzellen während? Entzündungsvorgängen und ungewollten Kalkablagerungen vermitteln.
Versorgungslage
Aus unterschiedlichen Gründen ist die Versorgungslage bei Vitamin K nicht klar umrissen. Das komplexe Zusammenspiel der verschiedenen Vitamin-K-Verbindungen ist nicht einfach zu ergründen. Ein Teil (Phyllochinon) wird über die Nahrung und den Dünndarm aufgenommen. Der Organismus kann Phyllochinon teilweise in MK-4 umbauen. Zudem nutzen Mikroorganismen im Darm Phyllochinon, um langkettige Menachinone (MK-8 und aufwärts) zu produzieren.
Vor allem die Verwertung von mikrobiologisch gebildeten Menachinonen im Dickdarm ist nur schwer und mit großem Aufwand zu messen. Deshalb ist die Gesamtzufuhrmenge aus Nahrung und mikrobieller Eigenproduktion nur ungefähr abzuschätzen, auch wenn der Aufnahme aus dem Darm vermutlich gering ist. Das Vorkommen bakterieller Menachinone in der Leber wird jedoch als indirekter Beleg für die Aufnahme aus dem Darm angesehen.
Schätzung des Bedarfs ist sehr schwierig
Die Schätzung des Bedarfs und der Einnahme ist noch immer schwierig, es kaum zuverlässige Methoden für die Messung von Vitamin K im Körper gibt. Messungen von Menachinon im Blut sind von vornherein zum Scheitern verurteilt, da die Menge in den meisten Fällen schlicht und ergreifend zu gering ist, um sie verlässlich zu bestimmen. Auch carboxyliertes Prothrombin, das zur Blutgerinnung beiträgt, ist kein Maß für die Versorgung mit Vitamin K und gibt eher Aufschluss über die Funktion der Leber. Grundsätzlich gibt es drei häufig genutzte Wege, um die Versorgung zu prüfen: Über den Urin, Blut-Phyllochinon oder aktiviertes Osteocalcin.
Die Messung von Vitamin-K-Abbauprodukten im Urin ist zwar relativ genau, erfordert aber die Sammlung von Urin über einen Zeitraum von 24 Stunden und ist daher nicht sehr praktikabel. Im Gegensatz zu Vitamin K2 (Menachinon) sind die Blut-Konzentrationen von Vitamin K1 (Phyllochinon) zwar höher, Untersuchungen zeigen jedoch, dass es große inter-individuelle Schwankungen gibt, weshalb die Werte schwer einzuordnen sind. Die Messung von Osteocalcin, das nicht von Vitamin K umgesetzt wurde und daher uncarboxyliert vorliegt, gilt dagegen als zuverlässiger. Denn wenn die Versorgung nicht optimal ist, sinkt auch die Rate der Carboxylierung. Das Verhältnis von aktivierten zu inaktiven Proteinen vermittelt einen guten Eindruck von der Versorgungslage.
Insgesamt ist es immer noch aufwendig, die Versorgung der Bevölkerung zu testen und damit einfacher sicherzustellen. Sicher scheint jedoch, dass gesunde Erwachsene selten einen manifestierten Vitamin-K-Mangel zeigen und in der Regel gut versorgt sind. Dennoch sollten sich besonders ältere und kranke Menschen mit einer adäquaten Vitamin-K-Versorgung auseinandersetzen.
Vitamin K Bedarf
Noch bevor man wusste, dass dessen Konzentration stärker von der Aktivität der Leber abhängt, als vom Vitamin-K-Status, wurde Prothrombin im Blutplasma als Biomarker für die Vitamin-K-Versorgung herangezogen - und damit für die Abschätzung des Vitamin-K-Bedarfs. Dennoch halten die Ernährungsgesellschaften an diesen Schätzungen fest, da auch neuere Erkenntnisse aus der Wissenschaft bislang keine genauere Bestimmung zulassen und die festgelegten Werte klinische Mängel verhindern. Zukünftig wird sich die Frage stellen, inwiefern subklinischer Mangel, der keine Auswirkungen auf die Blutgerinnung hat, an der Entstehung von Atherosklerose und Osteoporose beteiligt ist.
Die Vorgängerinstitution der EFSA, der wissenschaftliche Lebensmittelausschuss der Europäischen Kommission (SCF), schlug basierend auf den Daten, die bis zum Jahr 1993 vorlagen, einen Vitamin-K-Referenzwert von 1 µg Phyllochinon je Kilo Körpergewicht und Tag vor. Auch 2017, 24 Jahre später, hält die EFSA an diesem Vorschlag fest. Denn trotz neuer Daten geht sie davon aus, dass keiner der aktuell verfügbaren Biomarker dafür geeignet ist, zuverlässig Aufnahme und Status von Vitamin K in der Bevölkerung zu bestimmen. Ein zentrales Problem ist die Beobachtung, dass das Verhältnis von eingenommenem Vitamin K und gemessenem Vitamin K im Blut von Person zu Person variiert.
EFSA und BfR unsicher bezüglich der empfohlenen Tagesdosis
Daher sieht sich die EFSA nicht in der Lage die empfohlene Tagesdosis (RDA) abzuleiten; also die Menge des Nährstoffes, die mit hoher statistischer Wahrscheinlichkeit den Bedarf von mehr als 97 % der gesunden Bevölkerung deckt. Alternativ bestimmt sie die angemessene Zufuhr (AI), einen Wert, der auf experimenteller Annäherung basiert. Doch auch hier ist das Gremium zu Einschränkungen gezwungen. Es stellt fest, dass die Erkenntnisse zu den Menachinonen (K2) in Bezug auf Vorkommen und Verhalten im Körper zu dünn sind. Daher gelten die Empfehlungen ausschließlich für Phyllochinon (K1).
Auch das Bundesinstitut für Risikobewertung (BfR) folgt dieser Einschätzung und ordnet Vitamin K, trotz des selten beobachteten akuten Mangels, der Versorgungskategorie 2 zu: es bestehe eine gewisse Unsicherheit in Bezug auf die Versorgung. Damit haben auch der geringe Gehalt und die kurze Halbwertszeit im Körper zu tun. Mit 70-100 µg enthalten vor allem Leber, aber auch Nebennieren, Lunge und Knochenmark theoretisch nur etwas mehr als den Tagesbedarf. Der Vitamin-K-Pool des Körpers wird innerhalb von 24 Stunden umgesetzt („Turnover“).
Die Deutsche Gesellschaft für Ernährung schließt sich den neuen Ausführungen der EFSA an und empfiehlt eine Zufuhr von 1 µg Vitamin K für gesunde Erwachsene mit Normalgewicht. Im Durschnitt resultiert daraus die Empfehlung von 70 µg täglich für Männer und 60 µg täglich für Frauen. Ab dem 50. Lebensjahr gilt eine leicht erhöhte Vitamin-K-Empfehlung von 80 µg für Männer und 65 µg für Frauen. Zukünftig ist denkbar, dass neue Daten zum Zusammenhang von Vitamin K mit der Knochendichte und den Risiken für Osteoporose oder Atherosklerose in die Bedarfseinschätzung einfließen.
Wo kommt Vitamin K natürlicherweise vor?
Phyllochinon kommt ausschließlich in pflanzlichen Lebensmitteln vor, Menachinone werden von Bakterien synthetisiert. Zudem bildet der tierische Organismus bestimmte Menachinone aus Phyllochinon. Damit gibt es zwei primäre Quellen von K-Vitameren: Pflanzen und Bakterien. Eine sekundäre Quelle sind tierische Nahrungsmittel.
Phyllochinon liegt besonders hoch konzentriert in photosynthetisch aktiven Pflanzenteilen vor, da es essentiell für die Photosynthese ist. Die Bezeichnung leitet sich von der strukturellen Ähnlichkeit mit dem Pflanzenfarbstoff Chlorophyll ab. Per Daumenregel gilt: Grünes Gemüse enthält reichlich Phyllochinon. Blattgemüse wie Petersilie, Mangold oder Spina, aber auch Sorten wie Rosenkohl, Grünkohl oder Lauch stehen an der Spitze der Nährwerttabellen. Phyllochinon sorgt so für den Großteil der Einnahme aus der Nahrung.
Menachinone sind Produkte bakterieller Fermentation und kommen daher in fermentierten Lebensmitteln oder dem Darmmikrobiom vor. Vitamin K2 MK-7 wird bevorzugt von der Bakteriengattung Veillonella produziert und ist in Natto enthalten, einem fermentierten, traditionellen japanischen Lebensmittel, das von allen Lebensmitteln den höchsten Vitamin-K-Gehalt aufweist. Allein wegen Natto weist die japanische Bevölkerung einen überdurchschnittlich hohen Vitamin-K-Status auf. Weitere Fermentationsprodukte reichen von der Kettenlänge 6 (MK-6) bis hin zu einer Kettenlänge von 13 (MK-13). Die Gattung der Enterobakterien sorgt beispielsweise für MK-8 und die der Bacteroides für MK-11.
Das Menachinon MK-4 nimmt eine Sonderstellung ein. Mit vier Isoprengruppen ist es das kürzeste Menachinon. Weil der tierische Organismus einen Teil des Phyllochinons aus der Nahrung zur Bildung von MK-4 nutzt, ist es unabhängig von bakterieller Fermentation in tierischen Lebensmitteln zu finden. Experimentell ist das jedoch nicht einfach zu unterscheiden. Denn neben anderen Menachinonen kann auch MK-4 als ein bakterielles Fermentationsprodukt aus der menschlichen Darmflora vorliegen.
Wie ist die Bevölkerung mit Vitamin K versorgt?
Selbst wenn es Daten zum Verzehr Vitamin-K-haltiger Lebensmittel gibt, so besteht meist Unsicherheit über den Gehalt in den entsprechenden Lebensmitteln – und damit auch für die gemessene Zufuhr. Die Abschätzung der Gesamtaufnahmemenge wird weiter erschwert, da die aus dem Darm absorbierten Menachinone aus bakteriellen Fermentationsprozessen nur schwer messbar sind.
Während Bakterien des Mikrobioms im Darm bestimmte Menachinone bilden, bleibt zudem fraglich, welchen Beitrag diese Menachinone zur Versorgung des Körpers leisten. Zwar konnten Untersuchungen einige Menachinone aus dem Darm in der Leber finden. Insgesamt, so zeigen Studien mit Tiermodellen, scheint die Aufnahme aus dem Darm jedoch gering zu sein. Eine merkliche Aufnahme des fettlöslichen Vitamins aus dem Darm wird aufgrund fehlender Gallensäure und Micellenbildung und einer geringeren Oberfläche der Darmwand generell bezweifelt. Bei signifikanter Aufnahme aus dem Darm würde außerdem eine Ernährungseinschränkung keine Vitamin-K-Mangelsymptome auslösen.
Erfassung repräsentativer Daten zur Nährstoffzufuhr der deutschen Bevölkerung
Seit den 1980er Jahren gibt es ein Programm des Bundesministeriums für Ernährung und Landwirtschaft und des Max-Rubner-Instituts, das die Erfassung repräsentativer Daten zur Nährstoffzufuhr der deutschen Bevölkerung verfolgt. Die aktuellsten Daten entspringen der Nationalen Verzehrsstudie 2 (NVS 2) und beziehen sich auf den Erhebungszeitraum 2005 bis 2007. Leider wurden dort keine Angaben zum Verzehr von Vitamin K gemacht. Die NVS 3, mit Laufzeit von 2015 bis 2025, soll mehr Aufschluss geben. Auch die früheren Daten der Bundesgesundheitssurvey und anderer Studien sind mit Vorsicht zu genießen, da der verwendete Bundeslebensmittelschlüssel in Bezug auf den Vitamin-K-Gehalt der Lebensmittel mit Unsicherheiten behaftet ist.
Jüngere Erhebungen im Rahmen der EPIC-Kohorte in Heidelberg und der Bayerischen Verzehrsstudie erfassten die Vitamin-K-Aufnahme auf regionaler Ebene. Durchschnittlich kamen die Heidelberger auf eine Zufuhr von 94 µg Vitamin K1 und 35 µg K2 am Tag. Die bayerische Untersuchung beobachtete eine Gesamt-Vitamin-K-Zufuhr von 112 µg bei Frauen und 128 µg bei Männern. Insgesamt ergeben diese Erhebungen ein relativ stimmiges Bild, mit mittleren Aufnahmemengen zwischen 70 und 250 µg Vitamin K am Tag.
Daher gibt es laut Einschätzung des BfR kein Hinweis auf eine unzureichende Versorgung mit Vitamin K. Ausnahmen sind Neugeborene und gestillte Säuglinge, Menschen mit Essstörungen, gastrointestinalen Erkrankungen, Leberproblemen oder Personen, die Blutverdünner, Antibiotika oder hohe Mengen Vitamin A und E einnehmen.
Mögliche Vitamin-K-Risikogruppen
Klinischer Vitamin-K-Mangel löst Hämorrhagie aus, eine erhöhte Blutungsneigung. Eine niedrige Vitamin-K-Zufuhr steht zudem im Zusammenhang mit einem erhöhten Risiko für Osteoporose und koronare Herzerkrankungen.
Im Vergleich zu älteren Kindern und Erwachsenen ist das Unterversorgungsrisiko bei Säuglingen besonders hoch - denn die Plazenta der Mutter versorgt das Ungeborene kaum mit Vitamin K. Auch der Darm des Kindes kann nicht zur Versorgung beitragen, da Neugeborene über kein funktionelles Mikrobiom verfügen. Der gesamte Darmtrakt ist vor der Geburt steril und wird beginnend mit der Entbindung mit Bakterien der Mutter und der Umwelt besiedelt.
Entsprechend ist die Konzentration von Vitamin K im Blut von Neugeborenen sehr gering. In der Regel erreichen die Serumkonzentrationen, durch die Zufuhr von Vitamin K aus Muttermilch oder Babynahrung, erst nach circa 4 Tagen den Bereich von Erwachsenen. Folglich können Vitamin-K-Mangelblutungen schon innerhalb des ersten Tages nach der Geburt auftreten, das Risiko ist bis zum 7. Lebenstag besonders hoch. Die Einnahme bestimmter Medikamente durch die Mutter kann das Risiko zusätzlich erhöhen. Im Rahmen der Kindervorsorgeuntersuchung U1 werden direkt nach der Geburt prophylaktisch 3-mal 2 mg Vitamin K oral oder 1 mg intravenöses verabreicht.
Mangel durch bestimmte Medikamente
Auch Menschen, die auf die Einnahme bestimmter Medikamente angewiesen sind, haben ein erhöhtes Risiko für eine Unterversorgung. Besonders Medikamente mit Cumarinen wie Warfarin beeinflussen den Vitamin-K-Stoffwechsel und können zu einem Mangel führen. Da die Bauchspeicheldrüse über die Pankreaslipase an der Verdauung von Fetten beteiligt ist, kann auch eine Bauchspeicheldrüsenerkrankung die Aufnahme von fettlöslichen Vitaminen vermindern.
Menschen mit Darmerkrankungen
Entzündliche Darmerkrankungen wie Morbus Crohn oder Zöliakie führen zu Malabsorptionen und hemmen somit ebenfalls die Aufnahme. Bei Erkrankungen der Leber kann die Verwertung und Umwandlung des aufgenommenen Vitamin K ein Problem sein. Auch durch starke Unterernährung, langes Fasten, Dialysebehandlungen oder die Überdosierung der anderen fettlöslichen Vitamine A und E können Störungen der Blutgerinnung und andere Mangelerscheinungen auftreten.
Vegane Ernährung kein Risikofaktor
Eine rein pflanzliche Ernährung ist dagegen kein Risikofaktor für einen Vitamin-K-Mangel. Anhänger dieser Ernährungsform konsumieren in der Regel mehr Gemüse, das reichlich Vitamin K enthält. Schon einige Blätter Spinat decken den Tagesbedarf. Entsprechend zeigen Beobachtungsstudien eine höhere Zufuhr und höhere Blutkonzentrationen von Phyllochinon bei Veganern. Damit ist der Körper ausreichend mit Phyllochinon versorgt und kann dies bei Bedarf in Menachinon MK-4 umbauen. Unabhängig vom eigenen Stoffwechsel des Körpers tragen Bakterien mit der Umwandlung von Phyllochinon zu Menachinonen zum MK-X-Pool im Körper bei.
Fraglich bleibt, weshalb einige Beobachtungsstudien bei Veganern ein höheres Risiko für verminderte Knochengesundheit finden, für die besonders Menachinon eine wichtige Rolle einzunehmen scheint. Eine Querschnittsstudie aus dem Jahr 2022 identifizierte unter Anleitung des BfR niedrige Konzentrationen Lysin, Leucin, Iod, Selen oder Kalzium als mögliche Risikofaktoren für eine verminderte Knochendichte bei rein pflanzlicher Ernährung. Vitamin K war nicht unter den Hauptverdächtigen.
Vitamin K Ergänzung – in welchen Fällen macht es Sinn?
Das Vitamin K ist zwar kein klassischer Mangelkandidat, es gibt allerdings dennoch Bevölkerungsgruppen, die an einem Unterversorgungsrisiko leiden und solche, bei denen notorisch niedrige Vitamin-K-Spiegel mehr die Regel als die Ausnahme sind. So ist die Vitamin-K-Supplementierung wichtig für Menschen mit Darmerkrankungen, damit diese eine normale Konzentration im Körper aufrechterhalten können.
Über die aktuellen Empfehlungen zur täglichen Einnahme hinaus stellt sich die Frage, ob die Gesundheit durch die Einnahme von Vitamin K über Ergänzungsmittel weiter optimiert werden kann. Ein prägnantes Beispiel dafür, dass der empfohlene AI eher dazu beiträgt, Mangelzustände zu verhindern, und weniger, die optimale Funktion des Organismus zu gewährleisten, ist die Wirkung verschiedener Dosen Vitamin K auf Enzyme, die mit dem Kalziumstoffwechsel zu tun haben.
Denn bei einem Versorgungsniveau gemäß des AI laufen zwar alle Enzyme auf Hochtouren, die mit der Blutgerinnung zu tun haben, Enzyme, die an der Verkalkung von Blutgefäßen beteiligt sind erreichen dadurch allerdings nicht ihr maximales Aktivitätsniveau. Erst nach zusätzlichen Gaben vom bis zu 10-fachen der AI-Menge erreichte auch diese Gruppe von Enzymen in Versuchen ihr Aktivitätsmaximum.
Dieser Zusammenhang ist natürlich keine Überraschung, da der AI ursprünglich mit Blick auf Blutungsneigung und Blutgerinnung definiert wurde. Allerdings zeigt dieses Beispiel eindrücklich, dass die AIs in erster Linie einen Mangel vorbeugen, nicht unbedingt optimal sind und es Potenzial bei der Supplementierung gibt - insbesondere dann, wenn bestimmte gesundheitliche Voraussetzungen erfüllt werden.
Potenzial von Supplementierung nicht überschätzen
Trotz aller Chancen – so zeigen mittlerweile einige Studien – sollte das Potenzial von Supplementierung durch Präparate nicht überschätzt werden. Zu viel Kalzium aus Supplementen kann beispielsweise die Sterblichkeit erhöhen, ein Überschuss an fettlöslichen Vitaminen kann zu ernstzunehmenden Hypervitaminosen führen. Immer häufiger gibt es Berichte zu ärztlichen Notfällen durch Vitamin-D-Übersupplementierung. Jede Supplementierung sollte gut durchdacht und im besten Fall mit einer Spezialistin für Ernährung oder dem Arzt abgesprochen werden.
Personen, die auf die Einnahme von Medikamenten angewiesen sind, sollten besonders bedacht handeln und in jedem Fall vor zusätzlichen Vitamin-K-Einnahmen einen Arzt zu Rate ziehen. Genaueres zu den möglichen Risiken, insbesondere bei der Einnahme von Cumarinen wie Warfarin, erfährst du am Ende des Abschnitts.
K-Vitamere – Verhalten im Körper
Vitamin K ist ein Vitamer, weil es eine Gruppe von verwandten Substanzen umfasst, die bei der Einnahme alle Vitamin-K-ähnliche Effekte im Organismus auslösen. Es gibt Unterschiede in der Wirkung von Phyllochinon und Menachinonen und genau diese sind entscheidend bei der Wahl einer geeigneten Form für Ergänzung und Therapie. In diesem Abschnitt geht es um die Unterschiede der Vitamin-K-Verbindungen in Bezug auf das Verhalten im Körper, die Bioverfügbarkeit und die biologische Aktivität.
Vitamin K wird primär mit Fettsäuren aus der Nahrung aufgenommen
Wie bei den fettlöslichen Vitaminen A oder E ist die gleichzeitige Anwesenheit von Fettsäuren nötig, damit das Vitamin aufgenommen werden kann. Die Dünndarm-Abschnitte Ileum und Jejunum sind für die Aufnahme des Vitamins aus den Micellen verantwortlich, die mit Hilfe der Gallensäure und der Pankreaslipase gebildet werden. So gelangt Vitamin K in die Zellen, welche die Darmwand auskleiden. Der anschließende Transport findet über das lymphatische System statt.
Phyllochinon
Phyllochinon weist mit 5-10 % die geringste Bioverfügbarkeit auf - die Bioverfügbarkeit aus Grünkohl lag beispielsweises bei circa 5 %. Mit der gleichzeitigen Einnahme von Fett kann die Absorption um den Faktor drei erhöht werden. Der Grund für die recht niedrige Bioverfügbarkeit von pflanzlichem Vitamin K ist vermutlich die feste Bindung des Vitamins an die Membran der Chloroplasten in der Pflanze. Entsprechend kann Mikrowellenbehandlung von Brokkoli die Bioverfügbarkeit von Phyllochinon erhöhen. Nicht an Chloroplasten gebundenes Phyllochinon aus Nahrungsergänzungsmitteln wird mit einer deutlich höheren Rate von 80 % aufgenommen. Ebenso zeigt Vitamin-K-haltiges Pflanzenöl, das keine Pflanzenteile wie Chloroplasten enthält, eine deutlich höhere Aufnahmerate des Vitamins.
Menachinon MK-4
Menachinon MK-4 wird zwar besser vom Körper absorbiert als Phyllochinon, zeigt jedoch eine deutlich geringere Halbwertszeit im Körper und wird schnell abgebaut. Menachinon MK-7 verfügt über eine noch bessere Absorption und, vermutlich aufgrund der längeren Isopren-Kette (7 statt 4), eine längere Halbwertszeit im Körper.
Vitamin-K-Vitamere ohne Seitenkette, wie Phyllochinon, oder mit kurzer Seitenkette, wie MK-4, haben eine kurze Halbwertszeit im Blut. Die Konzentration im Blut sinkt nach der Einnahme relativ schnell wieder auf das Niveau der Nüchternwerte ab. Bei unterschiedlichen Dosierungen von Phyllochinon und MK-4 war das nach 72 h beziehungsweise 24 h der Fall.
Menachinone, mit längerer Seitenkette aus Isoprenmolekülen, zeigen eine verlängerte Halbwertszeit im Blut auf. Besonders MK-7 fällt auf, da die Blutkonzentration bei einer Zufuhr von 150 µg MK-7 erst nach 20 Tagen den maximalen Wert erreicht. Im Vergleich zur Verabreichung von Phyllochinon in der gleichen Dosierung ist die Spitzenkonzentration von MK-7 im Blut bis zu 8-fach erhöht. Gleichzeitig zeigt MK-7 eine höhere biologische Aktivität, wie eine Studie mithilfe der Rate der Carboxylierung von Osteocalcin erfassen konnte.
Phyllochinon wird im Blut von Triglyceriden transportiert, langkettige Menachinone werden hingegen bevorzugt von LDL-Cholesterin aufgenommen. Weil die Aufnahme von Vitamin K in den Knochen mit Hilfe von LDL-Cholesterin geschieht, geht man davon aus, dass Menachinone stärker von Knochen aufgenommen werden. Da Osteocalcin vornehmlich in Knochenmarkszellen vorkommt, könnte diese Aufnahmedynamik die höhere Rate der Carboxylierung von Osteocalcin durch MK-7 erklären.
Insgesamt scheint es, als würde besonders Phyllochinon primär von der Leber aufgenommen werden, während andere Formen Vitamin K, wie beispielsweise MK-4, ausgewogener im Körper verteilt werden. So werden Menachinone wie MK-4 bevorzugt durch LDL transportiert, welches für die Aufnahme des Vitamins in die Knochen essenziell ist.
Vitamin K1, K2 oder K3 – welches ist am besten zur Supplementation?
Grundsätzlich finden sich Supplemente mit drei Formen des Vitamin K: Vitamin K1 (Phyllochinon) und die beiden Vitamin-K2-Verbindungen (Menachinone) MK-4 und MK-7. Außerdem gibt es das synthetisch hergestellte Vitamin K3 (Menadion), das aber nicht als Lebensmittelzusatz oder Nahrungsergänzungsmittel zugelassen ist.
Menadion ist chemisch betrachtet das Grundgerüst der anderen K-Vitamine. Bei oraler Einnahme kann es die MK-4-Konzentration im Körper erhöhen und den Vitamin-K-Status verbessern - es wirkt daher wie ein K-Vitamer. Allerdings kommt Menadion in der Natur nicht merklich vor und hat, im Gegensatz zu den natürlichen Vitamin-K-Formen, toxische Eigenschaften. Daher kommen ausschließlich K1- und K2-Vitamere als Supplement in Frage.
Der Phyllochinonspiegel in der Bevölkerung ist vermutlich adäquat. Pflanzliche Lebensmittel enthalten sehr viel Phyllochinon und trotz des relativ geringen Gemüsekonsums in der breiten Bevölkerung sind die Spiegel in der Regel ausreichend. Zusätzlich sorgt die Zufuhr von Phyllochinon auch für die Versorgung mit Menachinon MK-4. Denn der Körper wandelt bis zu ein Viertel des Phyllochinons in das Menachinon MK-4 um, unabhängig von Bakterien im Darm.
Unsichere Lage bei der Versorgung mit langkettigen Menachinonen
Unsicherer ist die Lage bei der Versorgung mit langkettigen Menachinonen, wie MK-7. Dieses erfüllt wichtige Aufgaben beim Kalzium-Transport, für die Knochen und gegen Arterienverkalkung und weist die beste Wirksamkeit auf, nicht zuletzt durch die längere Halbwertszeit im Körper. Im Vergleich zu Phyllochinon und MK-4 scheint MK-7 bei gleicher Masse außerdem eine stärkere Wirkung auf die Blutgerinnung zu haben.
Jedoch enthalten nur fermentierte Sojaprodukte und insbesondere Natto diese Form des Vitamins in nützlichen Mengen – also Lebensmittel, die in Europa nur selten verzehrt werden. Dementsprechend erscheint es sinnvoll, zur allgemeinen gesundheitlichen Absicherung der Vitamin-K-Versorgung auf ein Supplement mit MK-7 zu setzen. In seltenen Fällen kann sich das in Abhängigkeit der gesundheitlichen Voraussetzungen ändern.
Zur therapeutischen Behandlung von Osteoporose wird bislang beispielsweise MK-4 eingesetzt, dann aber in deutlich höheren Dosierungen von bis zu 45 mg und im Rahmen einer von Ärzten angeleiteten Therapie. In dieser pharmakologisch wirksamen Dosierung konnte MK-4 in Studien das Fortschreiten von Osteoporose und Knochenschwund bei Frauen verlangsamen, indem es die Carboxylierung von Osteocalcin verbesserte oder die Abnahme der Knochendichte im Wirbelsäulenknochen aufhielt.
Anwendungsfälle und Therapien
Besonders gefährdet für eine Vitamin-K-Unterversorgung sind Menschen, deren Vitamin-K-Aufnahme gehemmt ist oder deren Vitamin-K-Stoffwechsel durch andere Substanzen gestört wird. Zur Absicherung des Bedarfs gibt es apothekenpflichtige Präparate mit Dosierungen von 50-200 µg Tagesdosis.
Laut einer Übersichtsarbeit aus dem Jahr 2017 haben die Belege für die spezifische Anwendung von Vitamin K gegen Krankheitszustände zugenommen. Der Autor dieser Arbeit findet greifbare Evidenz für den Nutzen von Vitamin K1 und K2 gegen Osteoporose, Verkalkung der Gefäße und Herz-Kreislauf-Erkrankungen.
Knochengesundheit und zur Vorbeugung von Osteoporose
Für die Knochengesundheit und zur Vorbeugung von Osteoporose, insbesondere bei Frauen nach der Menopause, können laut Studienlage alle drei gängigen Supplemente beitragen. Eine höhere Zufuhr Phyllochinon aus der alltäglichen Ernährung steht laut einer Metaanalyse im Zusammenhang mit niedrigerem Risiko für Knochenbrüche. Durch eine Nachbeobachtung von mindestens 10 Jahren konnten die Autoren der Studien ein im Durchschnitt um 24 % verringertes Risiko feststellen.
Generell gelten 1,5 mg MK-4 als minimale Dosis, um über Carboxylierung die Aktivität derjenigen Proteine zu erhöhen, die der Knochengesundheit zuträglich sind. Ähnliche Ergebnisse konnten auch mit 1 mg Phyllochinon oder 45-180 µg MK-7 erreicht werden. Besonders MK-7 vermittelt einen anabolen Effekt für die Kalzifizierung der Knochen, indem es knochenaufbauende Osteoblasten stimuliert und knochenabbauende Osteoklasten hemmt. Therapien dieser Art sollten aufgrund der hohen Wirkstoffmenge von einem Arzt begleitet werden.
Kalkablagerungen in Gefäßen
Auch Kalkablagerungen in den Gefäßen, die zur Entstehung von Atherosklerosebeitragen, können in bestimmten Fällen durch die Supplementierung mit Vitamin-K verhindert oder abgeschwächt werden. Diesem Effekt zugrunde liegt die vitaminabhängige Carboxylierung des Matrix-Gla-Proteins, das in dieser aktivierten Form die Ausfällung von Kalzium in den Gefäßen und die Verkalkung der Gefäße verhindern kann.
In einer randomisierten Interventionsstudie konnte die Vitamin-K-Supplementierung über drei Jahre die Elastizität der Blutgefäße erhalten, während Probanden der Placebogruppe über diesen Zeitraum einen Rückgang der Elastizität von 12 % hinnehmen mussten. Eine prospektive Beobachtungsstudie mit 4.800 Probanden konnte zeigen, dass Vitamin K2 das Risiko für Herzerkrankungen und die Verkalkung der Halsschlagader signifikant reduzierte. Eine Kohortenstudie mit einer Laufzeit von mehr als acht Jahren stellte einen dosisabhängigen Zusammenhang von Vitamin K2-Supplementierung mit der Abnahme koronarer Herzkrankheiten fest. Der Studie zufolge führte jede zusätzliche Einnahme von 10 µg Vitamin K2 zu einer Risikoreduktion von 9 %. Eine systematische Übersichtsarbeit fasste neun kontrollierte, randomisierte Studien zusammen, um den Effekt von Vitamin K auf Arterien- und Klappenverkalkung, Atherosklerose und Arterienversteifung zu erfassen. Die Autoren der Studie fanden jedoch keine durchgängigen Belege einer positiven Wirkung.
Interessanterweise hatte Vitamin K1 keinen vergleichbaren Effekt auf die Verkalkung, weshalb für diesen Anwendungsbereich bevorzugt Menachinon supplementiert werden sollte. Diese Erkenntnis ist auch deshalb interessant, weil bis zu 40 % des Matrix-Gla-Proteins bei Menschen, die keine Vitamin-K-Supplemente einnehmen, inaktiv vorliegt. Eine Reihe klinischer Studien hatte mit MK-7 und Konzentrationen von 45-90 µg täglich Erfolg.
Sollte man Vitamin D und Vitamin K kombinieren?
Kalzium, Vitamin D und Vitamin K sind wichtige Nährstoffe für die Knochengesundheit. Jedoch kann ein Ungleichgewicht in der Zufuhr zu Problemen führen. Die Einnahme von hohen Mengen Kalzium, wie sie in westlichen Gesellschaften gang und gäbe ist, bei gleichzeitiger Supplementierung von Vitamin D und niedrigen Vitamin-K-Konzentrationen im Körper, kann zu erhöhten Kalziumspiegeln führen.
Die Forschung deutet an, dass Vitamin K2 die Entstehung von Atherosklerose durch hohe Dosen an Kalzium und Vitamin D verhindert. Damit kann die Kombination von Vitamin D und Vitamin K in Supplementen die Verkalkung von Gefäßen vorbeugen und das Risiko für Erkrankungen des Herz-Kreislauf-Systems reduzieren. Zudem führte die gleichzeitige Supplementierung von Vitamin D und Vitamin K zu einer synergistischen Wirkung für die Knochengesundheit. Eine im Jahr 2020 durchgeführte Metaanalyse acht randomisierter Versuche zeigte, dass die Kombination aus Vitamin D und Vitamin K die Knochendichte erhöht und den Anteil des uncarboxylierten Osteocalcins senkt. Die kombinierte Einnahme von Vitamin D und Vitamin K erscheint daher sinnvoll. Die Autoren empfehlen aufgrund einer günstigeren Wirkung Vitamin K2.
Risiko und Sicherheit bei Vitamin K Nahrungsergänzung
Vitamin K reichert sich zwar in verschiedenen Geweben im Körper an - bei Nagern konnte beispielsweise die Anreicherung von MK-4 in den Hoden beobachtet werden. Im Vergleich zu anderen fettlöslichen Vitaminen scheint die Anreicherung im Gewebe jedoch durchaus gering zu sein. Bis zu 70 % des eingenommenen Vitamin K soll innerhalb von 5 Tagen wieder ausgeschieden werden. Daher ist das Risiko für eine Hypervitaminose, wie sie bei Vitamin D oder Vitamin A und E durch eine verstärkte Ansammlung im Fettgewebe vorkommt, relativ betrachtet geringer.
Oral eingenommenes Vitamin K hat eine geringe chronische und akute toxische Wirkung
Insgesamt gilt: Oral eingenommenes Vitamin K hat eine geringe chronische und akute toxische Wirkung. Anders ist das bei Injektionen mit sehr hohen Dosierungen, die in seltenen Fällen zum Atem- und Herzstillstand geführt haben. Das trifft jedoch nicht auf die orale Einnahme von Vitamin K in Standarddosierungen zu. Oral treten selbst bei sehr hohen Dosierungen keine Symptome einer Hypervitaminose auf. Vitamin K1 wirkt weder krebserzeugend noch mutagen. Aufgrund begrenzter Daten war es der EFSA nicht möglich, ein „tolerable upper intake level“ zu bestimmen - folglich gibt es keine empfohlene Obergrenze für die Einnahme.
Dennoch geben Institutionen wie das BfR Empfehlungen ab, wie zur Höchstmenge von Vitamin K in Nahrungsergänzungsmitteln. Um dem Auftrag gerecht zu werden, besonders empfindliche Bevölkerungsgruppen vor unnötigen Gefahren schützen, berücksichtigt das BfR dabei auch die Gruppe der Menschen, die auf die Einnahme von Blutverdünnern wie Cumarinen angewiesen ist. So empfiehlt das BfR eine Höchstmenge von 80 µg Vitamin K1 oder 25 µg Vitamin K2 als Tagesdosis aus Nahrungsergänzungsmitteln. Dasselbe gilt für angereicherte Nahrungsmittel.
Das Problem mit Blutverdünnern entsteht, weil Vitamin-K-Antagonisten wie Cumarine in den Vitamin-K-Zyklus eingreifen. Dort wirken sie als Enzymhemmer und blocken die Produktion von Vitamin-K-Hydrochinon, welches für die Aktivierung der Vitamin-K-abhängigen Proteine notwendig ist. Eine hohe Dosierung der Cumarine führt zu einem relativen Vitamin-K-Mangel und zur verringerten Synthese von Gerinnungsfaktoren. So hat der Verzehr von Cumarin-haltigem Süßklee in den 1920er-Jahren zu Blutungen bei Rindern geführt, was letztlich zur Entdeckung von Vitamin K beitrug. Menschen, die auf die Einnahme von Blutverdünnern angewiesen sind, sollten die Vitamin-K-Ergänzung mit Ihrem Arzt abklären. Ratsam ist die frühzeitige Abklärung, da es schon ab einer geringen Tagesdosis von 10 µg zur Beeinflussung der Wirkung der Blutverdünner kommen kann.
Fazit
Gesunde Menschen haben ein geringes Risiko für einen Vitamin-K-Mangel. In den allermeisten Fällen enthält selbst die moderne westliche Ernährungsform ausreichende Mengen der K1- und K2-Vitamere. Daher ist eine Supplementierung in der Regel nicht erforderlich.
Zur Risikogruppe für einen Mangel gehören Menschen mit Darmerkrankungen (Crohn, Zöliakie), Essstörungen und Lebererkrankungen. Menschen, die Medikamente mit Antibiotika, Östrogenen oder Cumarinen einnehmen oder sogenannte Fettblocker wie Orlistat, die in die Fettverdauung eingreifen, sind ebenfalls gefährdet. In diesen Fällen ist der genaue Blick auf die Versorgungslage mit ärztlicher Unterstützung angeraten.
Entgegen vieler Berichte in den Medien sind Menschen, die eine rein pflanzliche Ernährung verfolgen, keinem höheren Risiko ausgesetzt. Da Vitamin K1 nur in Pflanzen vorkommt, weisen Veganer und Vegetarier - aufgrund eines höheren Anteils an Gemüse in der Nahrung - eine überdurchschnittliche Zufuhr auf. Da der Körper in der Lage ist, K1 in K2 (MK-4) umzuwandeln und das eigene Darmmikrobiom weitere K2-Formen beiträgt, ist der Konsum von tierischen Produkten nicht zwingend nötig.
Die aktuelle Datenlage spricht außerdem dafür, Vitamin D in Kombination mit Vitamin K zu supplementieren. Denn bei einer Überversorgung mit Kalzium und Vitamin D steigt das Risiko für Kalkablagerungen in den Gefäßen und damit einhergehend die Gefahr für koronare Herzerkrankungen. Die gemeinsame Einnahme von K und D kann das Risiko der Kalzifizierung der Gefäße minimieren und die Knochengesundheit verbessern.
Die Gruppe der Substanzen, die eine Vitamin-K-ähnliche Wirkung zeigt, ist bislang nicht ausreichend erforscht. Das gilt insbesondere für bakteriell gebildetes K2. Bislang ist bekannt, dass Vitamin K2 MK-7 - ein Vitamer, das vor allem im fermentierten Sojagericht Natto vorkommt - die höchste biologische Verfügbarkeit und Aktivität im Körper hat. Abseits der Anwendung im Rahmen spezieller Therapien ist Vitamin K2 MK-7 als Supplement zu empfehlen.
Interessant ist die Erkenntnis, dass die Vitamin-K-Zufuhr, wie sie von der EFSA oder der DGE empfohlen wird, nicht zur vollständigen Aktivierung aller Vitamin-K-abhängiger Proteine ausreicht. Bis zur Hälfte der Proteine, die in den Kalzium-Stoffwechsel involviert sind, können uncarboxyliert und inaktiv bleiben. Im besten Fall kann eine höhere Einnahme diese Proteine vollständig aktivieren und das Krankheitsrisiko senken. Neue randomisierte Interventionsstudien sollen den Zusammenhang von Vitamin-K-Zufuhr, Atherosklerose und Osteoporose klären.
📚 Quellen (17 Quellen)
Quellen
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1263114/
https://pubmed.ncbi.nlm.nih.gov/23183291/
https://academic.oup.com/nutritionreviews/article/80/4/677/6362591/
https://pubmed.ncbi.nlm.nih.gov/22516722/
https://pubmed.ncbi.nlm.nih.gov/23147574/
https://pubmed.ncbi.nlm.nih.gov/12630919/
https://pubmed.ncbi.nlm.nih.gov/26267519/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6040265/
https://pubmed.ncbi.nlm.nih.gov/11101481/
https://pubmed.ncbi.nlm.nih.gov/9870690/
https://pubmed.ncbi.nlm.nih.gov/18841280/
https://pubmed.ncbi.nlm.nih.gov/9052783/
https://pubmed.ncbi.nlm.nih.gov/12897203/
https://pubmed.ncbi.nlm.nih.gov/17138823/
https://pubmed.ncbi.nlm.nih.gov/22516724/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7071387/
https://link.springer.com/article/10.1007/s00394-020-02412-z/